راه های درمان بیماری مننژیت
-1640775434460.jpg)
مننژیت (Meningitis) که از کلمه مننژ (یک لایه دربرگیرنده مغز) و itis (به معنی التهاب) تشکیل شده است و با نام سرسام (به معنی آماس سر) هم شناخته میشود. همانطور که از اسم آن پیداست این بیماری التهاب پرده محافظتی مغز به اسم مننژ میباشد. عامل این التهاب ممکن است ویروسی، باکتریایی و یا هر میکروارگانیسم دیگری باشد و در برخی موارد به ندرت دیده شده است که این بیماری در اثر تجویز داروهای خاصی به وجود بیاید. مننژیت یک اورژانس پزشکی است زیرا میتواند به دلیل نزدیکی التهاب به مغز و نخاع آسیب جدی برساند.
کلیاتی از علت و نشانههای ابتلا به مننژیت
مننژیت معمولاً به علت عفونت با میکروارگانیسمها ایجاد میشود. اکثر عفونتها به دلیل ویروس است و باکتری، قارچ و تکیاختهها علتهای رایج بعد از ویروس هستند. مننژیت بدون عفونت هم داریم که به مننژیتهایی گفته میشود که در آنها هیچگونه عفونت باکتریایی دیده نشده است. این نوع مننژیت معمولاً علتی ویروسی دارد، اما ممکن است به دلیل عفونت باکتریایی باشد که بخشی از آن درمان شدهاست مثل وقتی که باکتری از لایهی مننژ ناپدید میشود.
شایعترین نشانههای مننژیت سردرد و خشکی گردن همراه با تب، گیجی یا کاهش هوشیاری، استفراغ، فوتوفوبی (نور هراسی) یا فنوفوبی (صدا هراسی) است اما باید بیشتر به کودکان توجه کرد زیرا در آنها فقط نشانههای غیراختصاصی مانند تحریکپذیری و خوابآلودگی دیده میشود. اگر در معاینه فرد مبتلا ضایعه پوستی مشاهده شود، میتواند نشانگر علت خاصی برای مننژیت باشد بهعنوان مثال در اثر ابتلا به باکتری مننگوکوک احتمال دیده شدن ضایعه پوستی است.
تشخیص قطعی مننژیت
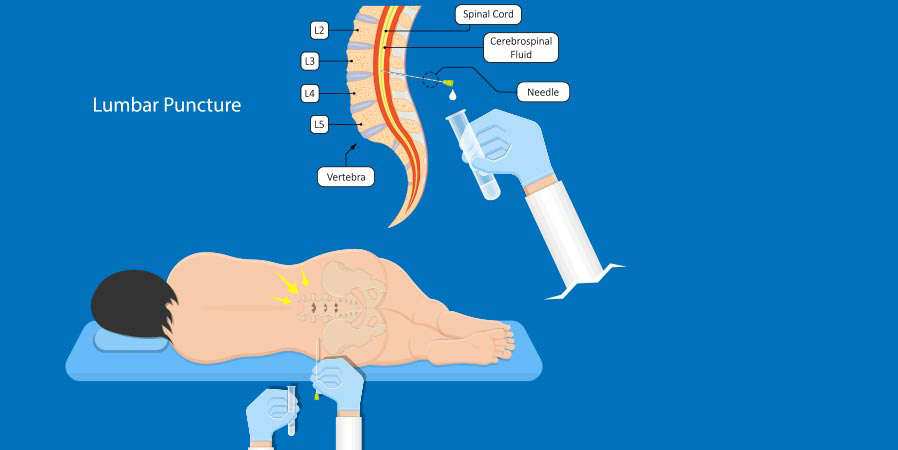
با LPمیتوان مننژیت را به طور قطعی تشخیص داد یا از بروز آن جلوگیری کرد. در این روش یک سوزن وارد مجرای نخاعی میشود و نمونهای از مایع مغزی_نخاعی (CSF) کشیده میشود.
درمان مننژیت
اولین درمان در مننژیت حاد شامل تجویز آنتیبیوتیک و گاهی داروهای ضدویروس متناسب میباشد. داروهای کورتیکواستروئید هم برای التهاب شدید اثر مثبت دارند. اگر مننژیت سریع درمان نشود ممکن است منجر به عوارض شدید دائمی مثل ناشنوایی، صرع، هیدروسفالی شود.
برخی از مننژیتها قابل پیشگیری هستند مثل انواعی که همراه با عفونتهای مننگوکوک، هموفیلوس آنفلوآنزا نوع ب، پنوموکوک هستند.
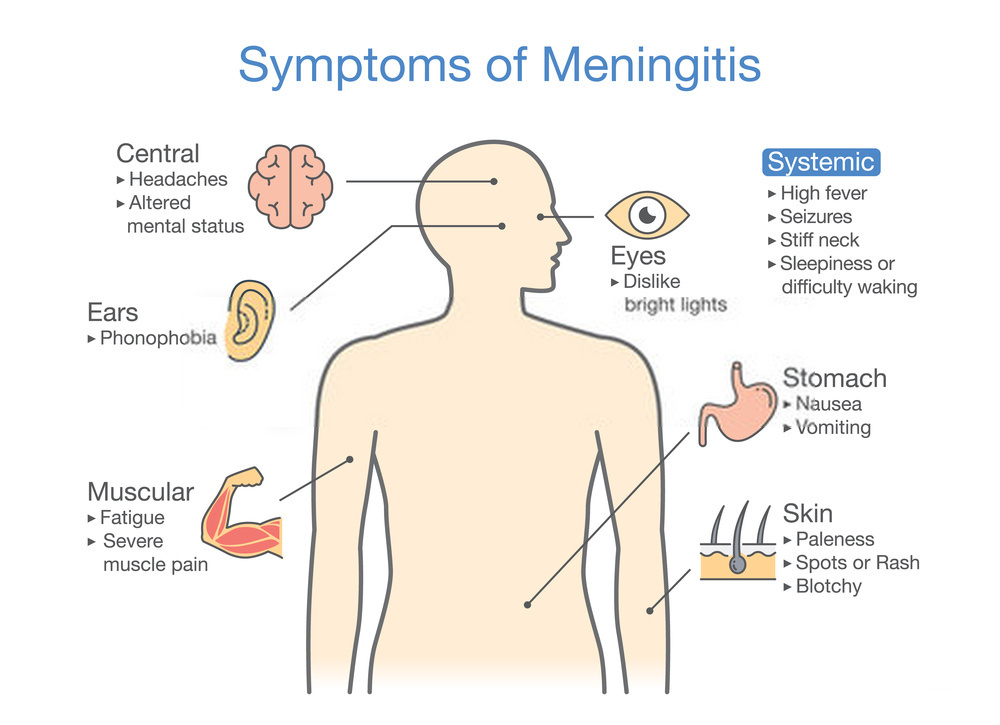
علائم و نشانههای مننژیت
قبلتر اشاره کردیم که علائم این بیماری به طور کلی چیست اما در این بخش به طور اختصاصیتر به آن میپردازیم.
در بزرگسالان، رایجترین نشانه مننژیت سردرد شدید است که در حدود ۹۰٪ مننژیتهایی با عامل باکتری رخ میدهد و با خشکی گردن همراهی دارد. این بیماری سه نشانه اصلی تشخیصی دارد که عبارتند از خشکی پشت گردن، تب شدید ناگهانی و کاهش سطح هوشیاری. در حدود ۴۵ درصد موارد باکتریایی این سه علامت باهم دیده شده است اما اگر هیچیک از این سه علامت وجود نداشته باشد، مننژیت کاملاً نامحتمل است. دیگر علامتهای رایج در مننژیت شامل فتوفوبی (نور هراسی) یا فنوفوبی (صداهراسی) است.
کودکان با سنین کم معمولاً نشانههای رایج را ندارند و تنها احتمال دارد تحریکپذیر شوند. نرمه سر (بخش نرم در بالای جمجمه کودک) ممکن است در نوزدان تازه متولد شده تا نوزاد ۶ ماهه برآمده شود. ویژگیهای دیگری که مننژیت در کودکان ایجاد میکند و اندکی اختصاصیتر است پادرد، سردی دستها و پاها، و رنگ پوست غیرطبیعی است.
یک سری تست تشخیصی هم برای مننژیت وجود دارد مثل وجود علامت کرنیگ مثبت یا علامت برودژینسکی. علامت کرنیگ به این صورت است که بیمار با پوزیشن سوپاین (طاقباز) خوابیده، و مفصل ران و زانو با زاویه ۹۰ درجه خم شدهاند. در شخصی با تست مثبت کرنیگ درد موجب محدود شدن کشش زانو میشود. علامت مثبت برودژینسکی وقتی رخ میدهد که انعطاف گردن موجب انعطاف غیرارادی زانو و مفصل ران میشود. این دو تست حساسیت کمی دارند اما دقت خوبی برای مننژیت دارند. یک تست تشخیصی دیگر به اسم«آزمایش فشار تکانهای» به تعیین وجود یا عدم وجود مننژیت در شخصی که با شکایت تب و سردرد مراجعه کرده کمک میکند. در این تست از فرد خواسته میشود تا سرش را به صورت افقی به سرعت بچرخاند در صورتی که با این کار سردرد شخص بدتر نشود، احتمال مننژیت پایین است.
آزمایش خون و تصویربرداری
برای کسی که مشکوک به مننژیت است، آزمایش خون برای بررسی فاکتورهای التهابی انجام میشود و کشت خون هم گرفته میشود. مهمترین آزمایش برای تشخیص یا رد کردن مننژیت، بررسی مایع مغزی-نخاعی از طریق LP (lumbar puncture) است (LP: برداشت مایع مغزی_نخاعی) اگر تودهای در مغز باشد یا فشار درون جمجمهای (ICP) بالا رفته باشد نباید از این روش استفاده کرد چون ممکن است منجر به فتق (بیرون زدگی) مغز شود. اگر فرد در معرض خطر توده یا ICP بالا باشد بهتر است قبل از LP سی تی اسکن MRI انجام شود.
گفتیم که مننژیت یکی از اورژانسهای پزشکی است پس برای سلامت بیمار در صورتی که نتوان LP انجام داد قبل از تصویربرداری آنتی بیوتیکهای رایج به بیمار داده میشود مخصوصا اگر فرآیند عکس برداری امکان دارد بیشتر از نیم ساعت طول بکشد.
در انواع حاد مننژیت، کنترل الکترولیتهای خون ممکن است مهم باشد؛ مثلاً هیپوناترمی در مننژیت باکتریایی، بنا به مجموعهای از عوامل شامل کمآبی بدن، دفع نامناسب در هورمون کاهنده ادرار (SIADH)، رایج است.
واگیری
بیماری مننگوکوک به صورت واگیر در مناطقی رخ میدهد که افراد بسیاری برای اولین بار در کنار یکدیگر زندگی میکنند، مثلاً آسایشگاهها، سربازی و خوابگاههای دانشجویی. بر اساس مناطقی که به مننژیت بیشتر مبتلا میشوند در نقشه کره زمین منطقهای به اسم کمربند مننژیت مشخص شده است. عوامل متعددی در گسترش همهگیریها در کمربند مننژیت نقش دارند مثل آسیبپذیری ایمنیشناسی جمعیت، شرایط جمعیتشناسی (سفر و جابهجایی جمعیتهای زیاد)، شرایط اجتماعی-اقتصادی، شرایط جوی (خشکسالی) و... .
تفاوتهای قابل توجهی در توزیع محلی عوامل برای مننژیت باکتریایی وجود دارد. مثلاً B و C «ان. مننژیتیدس» بیشتر عامل این بیماری در اروپا هستند و گروه A در آسیا و آفریقا بیشتر دیده شدهاست.
برخورد با مننژیت
مننژیت خطر مرگ را به همراه دارد و اگر هر چه سریعتر درمان نشود میزان مرگ و میر آن زیاد است هر چه درمان دیرتر صورت بگیرد نتایج ضعیفتر است. پس در عین انجام آزمایشات آنتی بیوتیک درمانی انجام میشود. اگر در مرحله اولیه به مننگوکوک مشکوک هستیم، بهتر است برای بیمار هر چه سریعتر بنزیل پنیسیلین تزریق شود. در صورت پایین بودن فشار بیمار یا شوک باید از طریق ورید مایع درمانی شود. مننژیت عوارض شدیدی در پی دارد، به همین دلیل به طور منظم عوارض احتمالی باید بررسی شوند و اگر مشاهده شدند بصورت اورژانسی با آنها برخورد شود.
اگر علائم افزایش فشار درونجمجمهای مشاهده شد، باید اقدامات سنجش فشار انجام شود و به دنبال آن فشار فضای مغز را کنترل کرد. حملات را با ضدتشنجها درمان میکنند. در صورت وجود هیدروسفالی (جریان مسدود شدهی CSF) ممکن است نیاز به کار گذاشتن موقت یا بلندمدت وسیلهی خروج مایع مانند شنت مغزی داشته باشد.
پیشگیری از مننژیت
برای برخی عوامل مننژیت، میتوان از طریق واکسیناسیون مقاومت بلندمدت ایجاد کرد یا برای کوتاهمدت از آنتیبیوتیک استفاده کرد. برخی اقدامات رفتاری نیز تأثیرگذار است.
مننژیت باکتریایی و ویروسی واگیردار هستند. احتمال انتقال هر دو از طریق ذرات ترشحات تنفسی در حین برخوردهای نزدیک مانند عطسه یا سرفه وجود دارد، اما صرفا تنفس هوایی که فرد مبتلا به مننژیت در آن نفس کرده است باعث انتقال نمیشود. مننژیت ویروسی معمولاً توسط آنتروویروسها به وجود میآید، و بیشتر از طریق آلودگی مدفوعی منتشر میشود. احتمال آلودگی را میتوان با تغییر رفتارهای منجر به انتقال مثل بوسیدن کاهش داد.
پیشگیری از مننژیت با واکسیناسیون
بسیاری از کشورها از سال ۱۹۸۰ واکسیناسیون در برابر هموفیلوس آنفلوآنزا نوع ب را در برنامهی واکسیناسیون کودکان قرار دادهاند. البته در کشورهایی که میزان ابتلا به این بیماری زیاد است، واکسن آن گرانقیمت است. واکسیناسیون در برابر اوریون نیز باعث کاهش شدید تعداد موارد مننژیت اوریونی شدهاست.
واکسنهای ضد مننگوکوک برای مقابله با گروههای A, C، W۱۳۵ و Y وجود دارد. در کشورهایی که واکسن مننگوکوک گروه C استفاده شدهاست، موارد ابتلا به دلیل این پاتوژن کاهش یافته است. امروزه این واکسنها چهارظرفیتی و همراه با هم وجود دارد که ابتلا به هر چهار سویه را ایمن میکند. ساخت واکسن برای مننگوکوکهای گروه B بسیار سخت است چون پروتئینهای سطحی آن (که معمولاً برای ساخت واکسن از آنها استفاده میشود) واکنش سیستم ایمنی ضعیفی ظاهر میکنند یا با پروتئینهای معمولی انسانی واکنش میدهند. البته در برخی کشورها مثل کوبا، نیوزلند، نروژ و شیلی واکسنهایی در برابر گونههای بومی مننگوکوکهای گروه B ساخته شده است و نتایج مورد قبولی هم از آنها به دست آمده است.
واکسیناسیون مننژیت: در برابر استرپتوکوک نومونیا
واکسیناسیون در برابر «استروپتوکوک نومونیا» با واکسن پنوموکوک کونژوگه به حد قابل توجهی وقوع مننژیت پنوموکوکی را کاهش میدهد و امروزه در بیشتر کشورهای دنیا به شکل اجباری برای کودکان تزریق میگردد. این واکسن برای افراد بالاتر از ۵۰ سال نیز شدیداً توصیه میشود. علاوه بر آن افراد مبتلا به بیماریهای مزمن قلبی ریوی کبدی و کلیوی، افراد دیابتی، مبتلایان به انواع بدخیمی، آنمی سیکل سل و هموگلوبینوپاتی، مشکلات طحال، افراد سیگاری یا الکلی، کاندید پیوند، کاشت حلزون شنوائی، دریافت کنندگان ایمونوساپرسها (داروهای سرکوبکننده ایمنی) همچون شیمی درمانی و کورتون درمانی طولانی مدت نیز باید این واکسن را دریافت کنند. این واکسن هماکنون در ایران نیز موجود است.
پیشگیری کوتاهمدت با آنتیبیوتیک یکی دیگر از روشهای پیشگیری مخصوصاً برای مننژیت با عامل مننگوکوک است. در موارد مننژیت مننگوکوک برای افراد نزدیک به بیمار مثل خانواده میتوان پیشگیری با آنتیبیوتیک انجام داد. مثل آنتی بیوتیکهای؛ ریفامپین، سیپروفلوکساسین، یا سفتریاکسون) این آنتیبیوتیکها میتوانند از خطر ابتلا به آن کم کند اما در برابر آلودگیهای آینده مقاومتی ایجاد نمیکند. مقاومت نسبت به ریفامپین پس از استفاده رایج است برای همین استفاده از سایر داروها توصیه میشود.
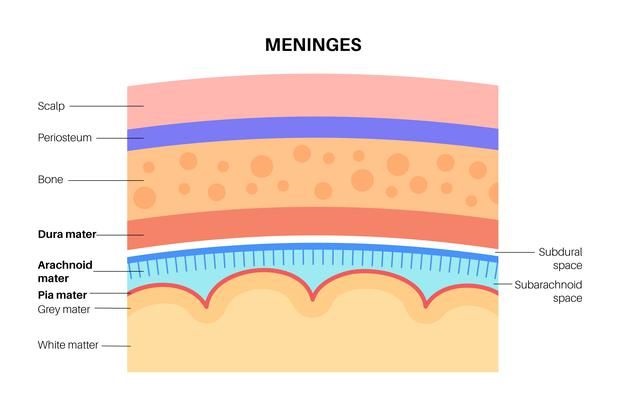
ساختار لایههای محیطی مغز
مننژها از سه غشا تشکیل شدهاند که، همراه با مایع مغزی-نخاعی، مغز و نخاع را احاطه کردهاند و وظیفه محافظت از آنها را به عهده دارند. نرم شامه غشا بسیار ظریف و ناتراوایی است که محکم به سطح مغز چسبیدهاست و روی تمام شیارها وجود دارد. غشاء عنکبوتیه کیسهای است که به صورتی ناپایدار بالای نرم شامه قرار گرفتهاست. فضای زیر غشا عنکبوتیه دو غشا عنکبوتیه و نرم شامه را از هم جدا میکند و پر از مایع مغزی-نخاعی است. بیرونیترین غشاء، سخت شامه است که غشایی ضخیم است که هم به لایه عنکبوتیه و هم به جمجمه چسبیدهاست.
ساز و کار ابتلا به مننژیت باکتریایی
باکتریها از دو راه ممکن است به مننژها رسیده و مننژیت باکتریایی ایجاد کنند؛ از طریق جریان خون یا از طریق تماس مستقیم بین مننژها و حفرهٔ بینی یا پوست. در اکثر موارد، مننژیت همراه با حملهٔ میکروارگانیسمهایی که در سطوح مخاطی مانند حفرهٔ بینی زندگی میکنند، به جریان خون است. این اتفاق اغلب به این دلیل رخ میدهد که از قبل یک عفونت ویروسی غشا مخاطی را از بین برده و اثر حفاظتی آن را خنثی کرده است.
وقتی که باکتریها وارد جریان خون شوند، در مکانهایی که سد خونی-مغزی آسیبپذیر است به فضای زیر غشاء عنکبوتیه وارد میشوند. مننژیت در درصدی از نوزادان با عفونتهای ناشی از استروپتوکوکهای B اتفاق میافتد که در بزرگسالان نادر است. آلودگی مستقیم مایع مغزی-نخاعی ممکن است در اثر ابزارهای کارگذاشته شده درون بدن مثل دریچه مصنوعی قلب، شکستگیهای جمجمه، یا عفونت حلق و بینی یا عفونت سینوسهای بینی باشد. نقص مادرزادی هم ممکن است در لایه سخت شامه دیده شود که گاها قابل تشخیص است.
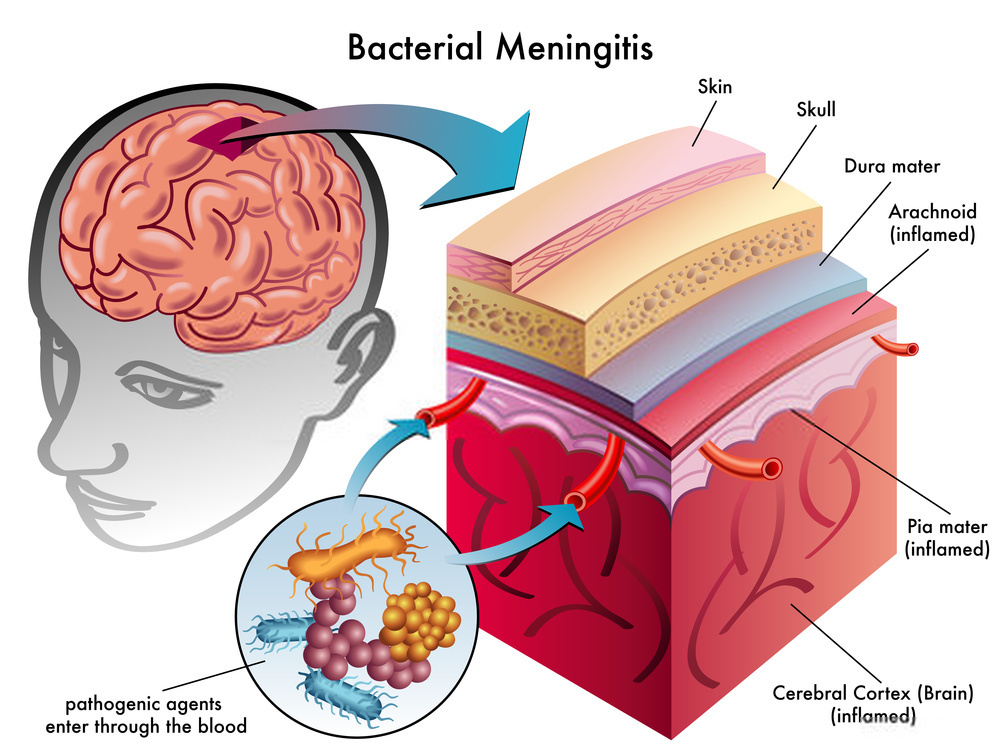
ساز و کار باکتری در مننژیت
التهابی که در فضای زیر لایه عنکبوتیه مشاهده میشود نتیجه واکنش سیستم ایمنی به وجود بیگانهی باکتری است و اثر مستقیم عفونت باکتریایی نیست. وقتی اجزای غشاء سلولی باکتریایی توسط سلولهای ایمنی مغز شناسایی میشوند، مقادیر زیادی سایتوکاین (فاکتور التهابی) آزاد میکنند. تراوایی سد خونی_مغزی بیشتر میشود که نهایتا منجر به ادم (آماس) مغزی وازوژنیک (تورم مغز به دلیل نشت مایع از رگهای خونی) میشود. تعداد زیادی گلبول سفید به CSF وارد میشوند و موجب التهاب مننژها شده و منجر به ادم بینابینی (تورم به دلیل مایع میان سلولها) میشوند. سپس، خود دیواره رگهای خونی هم ملتهب میشوند (التهاب رگهای مغزی)، جریان خون کم میشود و نوع سوم ادم، ادم سیتو تاکسیک، ایجاد میشود. هر سه نوع ادم مغزی باعث افزایش فشار داخل جمجمهای میشوند، خون سختتر میتواند وارد مغز شود، اکسیژن به سلولهای مغز نمیرسد و سلولها کم کم میمیرند. تجویز آنتیبیوتیک ممکن است درابتدا، باعث بدتر شدن این فرآیند بشود زیرا بقایای مرده آنها را که واکنش التهابی را وخیمتر میکنند در پی دارد. پس طبق درمانهای سرکوب کننده ایمنی همراه با آنتی بیوتیکها این فرآیند را تعدیل میکند.





